新型冠状病毒肺炎治疗药物对心血管系统的影响
新型冠状病毒肺炎治疗药物对心血管系统的影响
谢赛阳 邓伟 唐其柱
中华心血管病杂志, 2020,48:网络预发表. DOI: 10.3760/cma.j.cn112148-20200404-00279
摘要 2019新型冠状病毒(2019-nCoV)所引发的疫情已升级为全球大流行,并造成巨大损失,其传播力强、致病力较高,目前尚无治疗新型冠状病毒肺炎(COVID-19)的特效药物。国内外众多研究机构正在研发治疗COVID-19相关药物,并取得了一定的进展。相当一部分2019-nCoV感染患者合并基础疾病,尤其是心血管疾病,这部分患者更易进展为重症和危重症,其的治疗策略更需要优化。该文系统地介绍了目前临床上治疗COVID-19的主要药物,重点复习了这些药物对心血管系统的影响,以期为COVID-19患者的临床药物治疗提供参考。
参考文献导出: Endnote NoteExpress RefWorks NoteFirst 医学文献王
2020年3月12日,世界卫生组织(WHO)宣布新型冠状病毒肺炎(COVID-19)已构成"全球大流行",并呈加速传播趋势,给全球带来了重大的政治和经济影响[1]。该病由2019新型冠状病毒(2019 novel coronavirus, 2019-nCoV)引起,该病毒属于新型的β属冠状病毒,以传播力强和致病力较高为主要特征[2]。2019-nCoV感染患者多以呼吸道病变为主,主要表现为发热、干咳、乏力,少数伴有鼻塞、流涕、咽痛、肌痛和腹泻等症状,重症和危重症患者常进展为急性呼吸窘迫综合征、脓毒症休克及多器官功能衰竭等[3,4,5]。近期研究表明,合并心血管基础疾病的感染者预后较普通患者差,而且部分患者出现病毒感染相关心肌损伤[6]。抗病毒药物在COVID-19患者的治疗方案中具有重要地位,《新型冠状病毒肺炎诊疗方案(试行第六版)》和《新型冠状病毒肺炎诊疗方案(试行第七版)》中均有关于抗病毒药物不良反应的监测。第六版指出:要注意洛匹那韦/利托那韦相关腹泻、恶心、呕吐、肝功能损害等不良反应,同时要注意和其他药物相互作用;在临床应用中进一步评价目前所试用药物的疗效;不建议同时应用3种及以上抗病毒药物,出现不可耐受的毒副作用时应停止使用相关药物[7]。第七版指南:要注意药物的不良反应、禁忌证(如患有心脏疾病者禁用氯喹)以及与其他药物的相互作用等问题;在临床应用中进一步评价目前所试用药物的疗效;不建议同时应用3种及以上抗病毒药物,出现不可耐受的毒副作用时应停止使用相关药物;对孕产妇患者的治疗应考虑妊娠周数,尽可能选择对胎儿影响较小的药物,以及是否终止妊娠后再进行治疗等问题,并知情告知[8]。本文重点复习已纳入诊疗方案的药物对心血管系统的影响,以期为COVID-19患者的临床药物治疗提供参考。
2019-nCoV为单股正链RNA病毒(+ssRNA),全基因组序列分析显示其与严重急性呼吸系统综合征冠状病毒(SARS-CoV)的同源性高达79.5%,二者编码的S刺突蛋白与血管紧张素转换酶2(angiotensin converting enzyme 2, ACE2)受体结构域相似[9]。有研究表明,2019-nCoV在进入人体后主要通过ACE2进入细胞[10],进而引起体内的血管紧张素Ⅱ(angiotensinⅡ,AngⅡ)水平增加,导致包括心血管病变在内的多器官功能障碍[11]。最新研究数据显示,COVID-19患者可并发急性心肌损伤,主要变现为心肌损伤标志物高敏肌钙蛋白I(cTnI)和肌酸激酶同工酶(CK-MB)水平升高[12,13];此外,重症和危重症患者的平均收缩压高于非重症患者,这可能与ACE2表达降低而AngII表达升高有关[4]。此外,有研究显示16.7%的COVID-19患者合并心律失常,主要表现为发热引起的心动过速[14]。
尽管COVID-19患者目前主要表现为呼吸系统功能障碍,但有数据显示其合并心血管基础疾病的比例约为40%[3],因此合并心血管疾病的COVID-19患者的治疗尤其是药物治疗策略值得重视。
洛匹那韦/利托那韦是雅培公司设计的新一代人类免疫缺陷病毒(HIV)蛋白酶抑制剂,2000年美国食品药品监督管理局(FDA)批准上市用于治疗HIV感染[15],2008年在中国批准上市。目前,《新型冠状病毒肺炎诊疗方案(试行第七版)》[8]推荐洛匹那韦/利托那韦作为一线抗2019-nCoV药物,但其使用过程中存在心血管风险,常见的不良反应包括高血压、P-R间期延长、QT间期延长和尖端扭转型室速等[16]。此外,有研究显示洛匹那韦/利托那韦可上调低密度脂蛋白(LDL)的表达,上调血脂水平同时降低动脉粥样斑块的稳定性,导致不良心血管事件发生[17,18]。在分子机制方面,洛匹那韦/利托那韦可通过调控心肌细胞焦亡、溶酶体介导的蛋白降解、心肌细胞钙信号通路和磷脂酰肌醇3-激酶(PI3K)/蛋白质丝氨酸苏氨酸激酶(AKT)信号通路引起药物相关的心肌毒性作用[18]。因此,在临床使用过程中应注意监测患者心电图及血脂变化,尤其对于重症和危重症COVID-19患者、合并血脂异常的患者、老年人及肝肾功能不全的的患者应密切监测药物不良反应。
IFN-α是一种具有抗病毒、抗增殖、诱导分化及调节免疫作用的低分子糖蛋白,是目前最常见的抗病毒药物[19]。《新型冠状病毒肺炎诊疗方案(试行第七版)》[8]推荐试用IFN-α(成人每次500万单位或相当剂量,加入灭菌注射用水2 ml,每日2次雾化吸入),虽然为局部用药,但仍需要警惕其心脏毒性。IFN-α的主要不良反应包括诱发缺血性心肌病、心律失常、高血压或低血压等[20]。在分子机制方面,IFN-α可促进血管内皮细胞中氧化应激相关因子的表达,导致血管内皮功能障碍[21];IFN-α可促进M1型巨噬细胞在动脉粥样斑块的极化引起急性冠状动脉病变[22];IFN-α可通过调节信号传导与转录激活因子1(STAT1)和信号传导与转录激活因子3(STAT3)信号通路抑制血管形成[23]。因此,在临床应用过程中应密切关注患者的心电图变化,高度警惕急性心肌梗死和心力衰竭等威胁生命的并发症,尤其注意合并心脏基础疾病的中老年患者。
利巴韦林是一种嘌呤核苷类似物,具有广谱的抗病毒活性,能有效抑制多种呼吸道病毒的增殖[24]。目前,对于COVID-19患者推荐利巴韦林与干扰素或洛匹那韦/利托那韦联合应用[8]。利巴韦林的常见不良反应包括心脏毒性、呼吸困难和胸痛等,尤其见于慢性阻塞性肺病及支气管哮喘患者[25]。有研究显示,长期大剂量服用利巴韦林(600 mg/次,每日2次,持续13 d)增加患者心血管病风险,尤其是65岁以上的老年患者,同时增加心血管基础疾病患者的死亡风险[26]。在分子机制方面,利巴韦林可促进线粒体钙离子代谢紊乱,引起线粒体毒性作用和心肌细胞能量代谢障碍[27]。因此,有心脏基础疾病合并贫血的患者使用利巴韦林可能会增加心功能不全的风险,尤其对于老年患者和妊娠期妇女使用利巴韦林应密切监测临床症状,关注不良反应,同时避免长期大剂量用药。
临床上,磷酸氯喹主要用于抗疟以及抗风湿病,也有研究证实其具有广谱的抗病毒作用[28,29,30]。最新研究发现,磷酸氯喹能在细胞水平上有效抑制2019-nCoV感染(半数有效浓度EC50=1.13 μmol/L,半细胞毒性浓度CC50>100 μmol/L吗,选择指数SI>88.50)[31]。基于此研究结果,《新型冠状病毒肺炎诊疗方案(试行第六版)》推荐磷酸氯喹用于治疗COVID-19,同时考虑到药物的治疗窗及代谢,将其的用法、用量进行了调整,避免大剂量应用[7]。临床上磷酸氯喹的使用需要警惕心脏毒性,相关研究表明其可诱发心律失常、休克和阿斯综合征等严重心血管不良反应[32]。在机制方面,磷酸氯喹可通过调控心肌细胞能量代谢、电压门控离子通道(KCNH2)、钙通道(CACNA2D1)及电化学转运体(SLC6A2)影响心脏正常电生理活动[33];同时,磷酸氯喹还可能通过环磷酸鸟苷酸(cGMP)-环磷酸鸟苷酸依赖的蛋白激酶(PKG)信号通路及钙离子相关信号通路导致细胞毒性作用[18],心律失常(尤其是传导阻滞)和慢性心力衰竭的患者使用磷酸氯喹的风险较高,使用前须进行心电图检测和心功能评估,并密切监测不良反应。
羟氯喹和氯喹也属于抗疟药,结构和作用机制与磷酸氯喹类似。羟氯喹和氯喹目前主要用于系统性红斑狼疮及疟疾的治疗,亦可用于拮抗风湿性疾病。最新体外实验表明,羟氯喹能有效阻断2019-nCoV的复制,同时可使COVID-19患者临床症状明显好转[30]。有研究结果显示羟氯喹可降低患者的心血管风险,尤其可减少心肌梗死患者心功能不全的发生[34]。FDA已授权将羟氯喹和氯喹用于COVID-19的治疗,但需注意国外有氯喹使用过量引起患者死亡的报道。氯喹的中毒剂量为20 mg/kg,致死剂量为30~50 mg/kg,用药过量的致死率为2.5%~25%,用药过量至出现心肺衰竭不超过2 h[35]。因此,氯喹和羟氯喹使用过程中需要特别警惕房室传导阻滞、心肌病、心力衰竭和阿斯综合征等严重心血管不良反应。目前,羟氯喹对COVID-19患者的整体疗效仍缺乏临床证据,尚未被纳入COVID-19诊疗方案,氯喹则推荐500 mg,每日2次,疗程不超过7 d[8]。
阿比多尔是一种非核苷类抗病毒药物,对绝大数包膜和非包膜性病毒具有抑制作用[36]。李兰娟团队研究显示,阿比多尔在10~30 μmol/L浓度下可有效抑制2019-nCoV,并且可显著抑制病毒对细胞的致病效应。《新型冠状病毒肺炎诊疗方案(试行第七版)》推荐阿比多尔用于COVID-19的抗病毒治疗。阿比多尔主要可引起心动过缓,窦房结病变、传导阻滞的患者应慎用[37]。
托珠单抗可改善2019-nCoV所致的补体C5a过度激活导致的肺损伤,可有效抑制炎症级联反应[38]。此外,托珠单抗可抑制白细胞介素-6(IL-6)受体活性,阻断IL-6通路引发的"细胞因子风暴",可改善COVID-19患者的病情[38]。《新型冠状病毒肺炎诊疗方案(试行第七版)》推荐托珠单抗用于双肺广泛病变及重症COVID-19患者,尤其是IL-6升高的患者[8]。但应注意,有研究显示托珠单抗可增加高血压、高胆固醇血症和心肌梗死等心血管风险[39,40],需监测血压和血脂变化。此外,托珠单抗可通过诱导心肌细胞凋亡和线粒体氧化应激引起心脏毒性作用[39],需密切监测心血管并发症。
作为应用最为广泛的抗炎和免疫抑制剂,糖皮质激素可减轻2019-nCoV所致的心肌炎症反应和"细胞因子风暴"[41]。但目前的临床研究结果表明,糖皮质激素可抑制病毒RNA的清除,不推荐用于COVID-19的治疗,尤其是轻症患者[42,43]。此外,糖皮质激素应用过程中可引起糖代谢紊乱、高血压、肥胖、水钠潴留、低钾血症、低血钾性碱中毒等药物源性心肌损伤而增加患者死亡风险[44]。《新型冠状病毒肺炎诊疗方案(试行第七版)》推荐小剂量甲泼尼龙(<1~2 mg·kg-1·d-1)用于病情进展迅速的重症患者的免疫抑制治疗。
法匹拉韦和瑞德西韦均为广谱抗流感病毒药物,主要通过抑制依赖RNA的RNA合成酶(RdRp)发挥抗病毒作用。最新研究表明,法匹拉韦对新冠病毒具有良好的体外抑制作用(EC50=61.88 μmol/L),而瑞得西韦具有最强的新冠病毒体外抑制作用(EC50=0.77 μmol/L),观察到68%的COVID-19患者临床症状改善[30]。目前,针对这两种药物治疗COVID-19的临床研究已经启动,初步研究结果证实瑞德西韦治疗COVID-19安全、有效,但两种药物对心血管疾病的影响尚不清楚。
COVID-19主要治疗药物对心血管系统的影响归纳如图1。
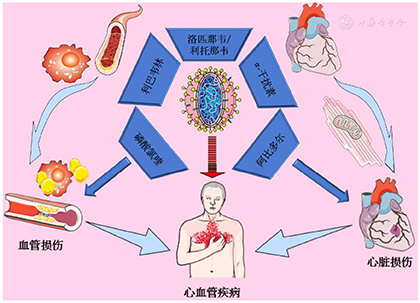
图1新型冠状病毒肺炎主要治疗药物对心血管系统影响的示意图
洛匹那韦/利托那韦为经CYP3A代谢药物,与多种抗心律失常药物如胺碘酮、地高辛等存在交互作用,可增加不良心血管事件发生风险[45]。洛匹那韦/利托那韦可增加阿托伐他汀及瑞舒伐他汀的生物利用度,对于使用这两种他汀的COVID-19患者建议参照最新的他汀安全性及不良反应指南[46]。同时,利托那韦等抗病毒药物与非维生素K依赖的口服抗凝药及华法林之间同样存在相互作用,不建议这两种抗凝药物与上述抗病毒药物联合应用[47]。此外,研究表明利巴韦林和IFN-α联合应用可能会加重病毒引起的血管内皮细胞功能障碍[48],因此不推荐二者联合应用。另外,磷酸氯喹主要由肾脏代谢,应避免与CYP1A1、CYP2D6、CYP3A4抑制剂如洛匹那韦/利托那韦联用。阿比多尔与CYP3A4抑制剂和诱导剂之间存在药物相互作用,长期应用可能导致心脏毒性作用[49]。托珠单抗可影响脂质代谢[39],COVID-19患者在使用前需要评估血脂水平,不推荐与洛匹那韦/利托那韦联合应用。
《新型冠状病毒肺炎诊疗方案(试行第七版)》明确指出,注意抗病毒药物的不良反应及药物间的相互作用等问题。对于合并心血管基础疾病的COVID-19患者需要更加警惕联合用药导致的心血管损伤。
COVID-19的药物治疗需要重视心血管基础疾病的治疗,根据患者的心率、血压、血脂、心功能及心电图变化及时调整治疗方案。此外,需要注意药物的相互作用,避免药源性的心肌损伤。同时,应加强心肌损伤诊断相关指标的监测,结合实验室检查和影像学结果判断COVID-19患者的心功能。关于COVID-19患者如何应用血管紧张素转化酶抑制剂(ACEI)/血管紧张素Ⅱ受体阻滞剂(ARB)类药物,国内外学术机构的最新声明称,目前尚无临床或科学证据支持COVID-19患者需改变或停用ACEI/ARB类药物,肾素-血管紧张素系统抑制剂对COVID-19病程的影响还需要进一步研究[50]。
对于重症和危重症患者,需要在药物干预的基础上及时给与机械辅助循环支持治疗[51]。目前,指南不推荐联合应用3种以上的抗病毒药物,对于合并心血管基础疾病的中老年COVID-19患者更应警惕。COVID-19暴发以来,虽然相关药物研发取得了一定的进展,但仍需要基于创新药物研发的理念,构建可靠的体内外药物筛选模型,同时积极推动协同创新,有序开展COVID-19治疗药物的临床试验,建立冠状病毒研发的长效机制。
利益冲突 所有作者均声明不存在利益冲突